药物戒断反应
药物戒断反应(Substance withdrawal)是指在突然停止或减少摄入某种精神活性物质后出现的一组症状。戒断反应是在长期服用某种物质导致身体或精神产生依赖后形成的。它是剂量依赖性的,并根据所摄入的物质、摄入持续时间以及所使用的给药途径而有所不同。
每种物质都会引起其特定的症状,例如,阿片类药物的戒断症状与苯二氮卓类物质的戒断症状有显著不同。“突然停药”(Cold turkey)一词用于描述突然停止使用某种物质以及随之而来的生理表现。建议使用者随着时间的推移缓慢递减剂量,而不是突然停止,因为后者与较高的复吸率相关。
GABA能物质,如苯二氮卓类物质、噻吩二氮卓类物质、酒精或巴比妥类物质的戒断反应可能导致死亡,因此对于这些物质,特别建议在医疗监督下进行递减剂量。
目录
长期滥用阿片类药物(如海洛因、氢可酮或羟考酮)后,通常会出现戒断症状。新型的研究化学品,如 U-47700 和芬太尼类似物,也会出现这种情况。对于未使用过阿片类药物的个体或不经常使用者,预计不会出现戒断反应,因为它是由于阿片受体对重复使用产生下调反应而引起的。阿片类药物戒断的体验通常被描述为类似“流感”,包括对疼痛和触觉刺激的敏感性反弹。
半衰期短的阿片类药物,如二乙酰吗啡(海洛因),众所周知会在清除体内的数小时内引起耐受个体的戒断症状。代谢较慢的阿片类药物,如美沙酮,其戒断症状出现得较晚,但影响持续时间将远超短效阿片类药物。代谢较快的阿片类药物,如芬太尼和 U-47700,其戒断症状出现得更快,但消退速度也快于长效阿片类药物(如海洛因)。
滥用阿片类药物的戒断症状包括(但不限于):
- 焦虑
- 失眠
- 渴求感
- 体温调节抑制(忽冷忽热)
- 胃痉挛
- 恶心和呕吐
- 动机抑制
- 食欲抑制
- 抑郁 - 应密切监测此效应,因为它可能导致自杀意念[4]
- 腹泻
- 脱水
- 躯体疲劳
- 肌肉疼痛 - 除肌肉疼痛和酸痛外,还会出现关节和骨骼疼痛。
- 不宁腿综合征
- 流涕
- 打喷嚏
- 过度打哈欠
- 触觉幻觉(蚁走感) - 这与戒断时出现的起鸡皮疙瘩不同,蚁走感感觉像是有东西在皮肤下移动。
- 起鸡皮疙瘩 - 皮肤上突起的区域[5],可能突然出现和消失。
- 出汗增加
- 瞳孔扩大 - 这与在活跃的阿片类药物滥用者身上看到的瞳孔缩小形成鲜明对比,可能是阿片类药物戒断晚期的标志。[4]
治疗
- 逐渐递减剂量 - 可以通过在数天或数周内缓慢降低剂量来减轻戒断症状,这将使受体在完全停药前有所恢复。这将减轻症状的严重程度,但可能会延长其持续时间。不建议自行控制递减;剩余的药物应交给值得信赖的朋友或家人,并仅由他们分发。
- 阿片类替代疗法 (ORT) - 美沙酮和丁丙诺啡(赛帕松)是长效但娱乐性较低的阿片类药物,常用于缓解阿片类药物渴求、抑制戒断症状并阻断与阿片类药物相关的欣快感。然而,美沙酮具有持续数周的严重戒断症状,因此在选择治疗方法时应考虑到这一点。在使用替代物质时,强烈建议在医生的建议下逐渐降低摄入量,而不是突然停止。
- 非处方止痛药 - 非处方止痛药如萘普生、阿司匹林、对乙酰氨基酚或布洛芬可以减轻戒断症状并缓解疼痛。
- 弱阿片类药物(卡痛、 可待因或噻奈普汀) - 换用较弱的阿片类药物可以减轻感知到的症状,但也可能延长戒断期,并可能导致成瘾。
- 加巴喷丁或普瑞巴林 - 这两种处方药都可以预防或减轻不宁腿综合征。
- 可乐定 - 可乐定是一种处方α-2肾上腺素激动剂,常用于帮助缓解阿片类药物戒断的部分症状。
- 洛哌丁胺 - 洛哌丁胺(Immodium)是一种用于治疗腹泻的非处方药。它作用于肠道中的阿片受体,对中枢神经系统没有明显影响。治疗剂量可能有助于缓解源于阿片类药物戒断的胃肠道问题。
- 右美沙芬 (DXM) - 右美沙芬可能有助于阿片类药物戒断。原因尚不完全清楚,但许多人报告称使用右美沙芬作为戒断补救措施有轻度或中度益处。
- 苯海拉明 (DPH) - 一些用户报告说 DPH 可以轻微减轻戒断症状并辅助睡眠。
- 苯二氮卓类物质 - 由于苯二氮卓类物质具有很高的成瘾风险,因此应小心不要对其产生身体依赖。它们可以帮助缓解戒断期间的睡眠和肌肉痉挛,但应少量使用。
酒精戒断症状出现在突然停止长期饮酒后六小时。它们在24至72小时之间最为严重,通常在第七天有所好转。[6]这一过程的机制涉及大脑中 GABA 受体的反应性降低。
由于存在癫痫发作或震颤性谵妄的风险,酒精戒断可能致命,具体取决于使用的严重程度。 建议递减剂量,并尽快寻求医疗救助并开始治疗。
酗酒戒断症状包括:
- 焦虑[6]
- 发烧
- 震颤[6]
- 癫痫发作[6] - 在严重的情况下,这可能导致死亡。癫痫发作通常发生在突然停止饮酒后的48小时内,表现为单次全身强直-阵挛性癫痫发作或多次发作的短暂发作。[7]
- 外部幻觉[6]
- 听觉幻觉[6]
- 触觉幻觉[6]
- 心率增快[6]
- 易怒
- 震颤性谵妄 - 这是长期/大量使用者突然停止使用后迅速发作的谵妄、意识模糊、幻觉和其他与酒精戒断相关的症状。震颤性谵妄是一组可能致命的症状。震颤性谵妄通常在停药三天后发生,可持续长达三天。据报道,它们在夜间通常更严重。任何被认为患有此病的人都需要立即进行医疗干预,因为如果不治疗,死亡率在15%到40%之间。[8]
- 血压升高[6]
- 做梦增多 - 对于许多人来说,这通常会导致特别令人不安、可怕和异常生动的梦或噩梦。
- 认知疲劳
- 躯体疲劳
- 头痛[6]
- 颤抖
- 出汗增加
- 恶心[6]
- 韦尼克综合征 - 这是一种以极度困惑、步态异常和眼部肌肉瘫痪为特征的疾病。这种情况仅发生在严重的酒精戒断病例中。韦尼克综合征可能发展为不可逆的痴呆,因此任何被怀疑患有此病的人都应寻求立即的医疗救助,并在戒断期间每日服用100mg硫胺素进行治疗。[9]
治疗
- 逐渐递减剂量 - 可以通过在数天或数周内缓慢降低剂量来减轻戒断症状,这将使受体在完全停药前有所恢复。这将减轻症状的严重程度,但可能会延长其持续时间。不建议自行控制递减;剩余的酒精应交给值得信赖的朋友或家人,并仅由他们分发。
- 苯二氮卓类物质 - 苯二氮卓类物质(如地西泮、劳拉西泮、氯氮卓和奥沙西泮)是酒精戒断最常见的治疗方法。[10]然而,苯二氮卓类物质具有很高的成瘾风险,因此应小心不要对其产生身体依赖。
- 维生素 如 硫胺素[[11]](### 认知效应

- 镁 - 虽然尚未得到证实,但低镁水平与戒断性癫痫发作或谵妄之间可能存在因果关系。[9]
- 抗惊厥药 如 托吡酯、普瑞巴林或加巴喷丁 - 有一些有限的证据表明托吡酯、普瑞巴林或加巴喷丁可能有助于酒精戒断;然而,不建议将加巴喷丁用于严重戒断。[12][13]
- 氟哌啶醇 - 抗精神病药氟哌啶醇也可用于控制症状,尤其是躁动或精神病。然而,抗精神病药会降低癫痫发作阈值,因此可能会使戒断恶化。
- 副醛 - 这是一种较旧的药物,现在通常不再使用。在治疗严重和致命的戒断症状方面,副醛联合水合氯醛显示出优于氯氮卓的结果。[14]
- 阿坎酸 - 这种物质有时与其他治疗方法一起使用。可以长期持续使用以降低复发风险。
- 卡马西平 - 在涉及612名患者的七项科学试验中,该物质有助于减轻戒断症状。[9]\</ref> 然而,由于证据尚无定论,这种物质是否能像苯二氮卓类药物一样预防癫痫发作和震颤性谵妄尚存疑问。
- 可乐定 - 该物质有时与苯二氮卓类药物联合使用以治疗症状。
虽然尼古丁戒断可能会引起一些戒断反应,但它不会危及生命。然而,它引起的精神渴求可能与其他成瘾物质(如酒精)一样强烈。
这种影响通常在停药后2-3小时开始,在2-3天达到顶峰,并持续2-4周。
尼古丁戒断包括:
治疗
- 逐渐递减剂量 - 可以通过在数天或数周内缓慢降低尼古丁摄入量来减轻戒断症状,这将使受体在完全停药前有所恢复。这将减轻症状的严重程度,但可能会延长其持续时间。这对某些人来说可能非常困难,许多人更喜欢突然停药(Cold turkey)。
- 尼古丁替代疗法 - 这通过为身体提供替代的尼古丁来源来停止戒断症状。NRT有多种形式,包括尼古丁口香糖、贴片、含片和鼻喷雾剂。[15] 结合使用不同形式被证明比仅使用一种形式更有效。[16][17] 通常,鼓励使用者在几周后递减新的尼古丁摄入量。
- 安非他酮 (Wellbutrin) - 这是一种主要用作抗抑郁药和戒烟辅助剂的药物,可降低尼古丁渴求的强度及其戒断症状。它作为烟碱乙酰胆碱受体拮抗剂以及去甲肾上腺素-多巴胺再摄取抑制剂 (NDRI) 发挥作用。它使成功戒烟的几率增加一倍,使其有效性与尼古丁替代疗法相当,但不如伐尼克兰有效。[18]
- 伐尼克兰 (Chantix) - 这种处方药是一种烟碱受体部分激动剂,类似于金雀花碱,通过比尼古丁更弱地刺激尼古丁受体来减少渴求。它还降低了香烟和其他尼古丁产品的欣快感。
- 金雀花碱 - 该物质是烟碱乙酰胆碱受体 (nAChRs) 的部分激动剂,类似于伐尼克兰。
- 运动 - 非药物治疗如增加运动也可以减少尼古丁戒断。
- 乙酰半胱氨酸 (NAC) - 在减少渴求方面,NAC已被证明可以缓解那些与强迫性补量和心理渴求作斗争的人。
其他用于戒烟的药物包括去甲替林和可乐定。许多行为改变,例如避免通常吸烟的场合、提前计划应对诱惑以及寻求朋友和家人的支持,都有助于人们戒烟,但这是否归因于戒断症状的减轻尚不清楚。
由于存在癫痫发作的风险,苯二氮卓类药物戒断可能致命,具体取决于使用的严重程度。 建议递减剂量,如果长期使用或出现严重症状,应寻求医疗救助并尽快开始治疗。短效苯二氮卓类药物通常在24至48小时后出现戒断症状;然而,长效苯二氮卓类药物的症状可能需要几周时间才会出现。
少数长期滥用苯二氮卓类药物的使用者可能会患上急性戒断后综合征 (PAWS),在停止使用后可能会持续数月或数年。
在逐渐或突然减少剂量期间可能会出现以下症状:
- 疼痛和酸痛
- 焦虑和惊恐发作
- 视觉锐度抑制(视力模糊)
- 胸痛
- 人格解体
- 抑郁
- 现实感丧失(不真实感)
- 腹泻
- 头晕
- 复视
- 口干
- 认知焦虑
- 脑电击感
- 血压升高
- 认知疲劳
- 躯体疲劳
- 耳鸣
- 头痛
- 忽冷忽热
- 高血压
- 触觉增强
- 对声音敏感度增加
- 尿频
- 失眠
- 注意力难以集中
- 记忆抑制
- 食欲抑制
- 味觉幻觉 - 这可能表现为金属味。
- 轻度至中度失语症
- 情绪波动
- 肌肉痉挛、抽筋或肌束颤动
- 恶心和呕吐
- 做梦增多
- 麻木和刺痛
- 偏执
- 出汗增加
- 畏光
- 不宁腿综合征
- 心动过速
- 耳鸣
- 紧张性木僵 - 这可能导致死亡。[19]
- 意识模糊
- 癫痫发作 - 这可能导致死亡。[20]
- 昏迷(罕见)
- 震颤性谵妄
- 妄想
- 幻觉
- 体温升高
- 躁狂
- 精神病
- 自杀意念
治疗
- 递减剂量 - 可以通过在数天或数周内缓慢降低剂量来减轻戒断症状,这将使受体在完全停药前有所恢复。这将减轻症状的严重程度,但可能会延长其持续时间。不建议自行控制递减;剩余的药物应交给值得信赖的朋友或家人,并仅由他们分发。
- 加巴喷丁或普瑞巴林
- 巴氯芬[21]
- 菲尼布特 - 换用另一种GABA能物质可以减轻感知到的症状,但也可能延长戒断期,并可能导致成瘾。
- 茶氨酸
- 褪黑素 - 这可能有助于睡眠。
- 缬草根
- GABA - 虽然 GABA 可能无法穿过血脑屏障,但有一些报道称这种补充剂有助于戒断。
- 镁[22]
- 氟马西尼
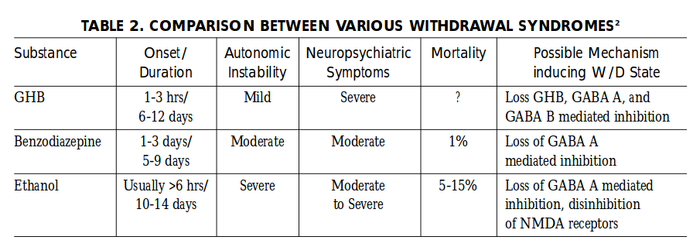
这张表比较了 GHB/GBL、苯二氮卓类物质和酒精的戒断症状。[23]
治疗
- 逐渐递减剂量 - 可以通过在数天或数周内缓慢降低剂量来减轻戒断症状,这将使受体在完全停药前有所恢复。这将减轻症状的严重程度,但可能会延长其持续时间。不建议自行控制递减;剩余的物质应交给值得信赖的朋友或家人,并仅由他们分发。
虽然医学上并不严重,但长期使用该物质的使用者可能会出现大麻戒断症状。与大多数其他物质相比,大麻戒断非常温和。大多数症状在禁欲的第一周开始,几周后缓解。这些症状包括:
治疗
- 逐渐递减剂量 - 可以通过在数天或数周内缓慢降低剂量来减轻戒断症状,这将使受体在完全停药前有所恢复。这将减轻症状的严重程度,但可能会延长其持续时间。不建议自行控制递减;剩余的物质应交给值得信赖的朋友或家人,并仅由他们分发。
- 屈大麻酚 - 屈大麻酚是一种合法可用的激动剂;在某些病例和试验中,它减轻了戒断症状并减少了大麻的使用。[24]
- 苯海拉明 (DPH) - 如果失眠,这种物质可以辅助睡眠,但高剂量可能会加剧戒断时的烦躁不安。
- 苯二氮卓类物质 - 由于苯二氮卓类物质具有很高的成瘾风险,因此应小心不要对其产生身体依赖。
- 运动 - 这可以减轻一些症状,并通过将储存在脂肪组织中的 THC 代谢物释放到血液中来加速 THC 排出体外的速度[25]。
- 乙酰半胱氨酸 (NAC) - 在减少渴求方面,NAC已被证明可以为那些与可卡因的强迫性补量和心理渴求作斗争的人提供缓解,并且与加巴喷丁一起被选为大麻依赖使用者的有前途的潜在治疗方法。[26][27]
- 镁 - 补充镁可用于帮助治疗大麻戒断带来的部分焦虑以及常伴随的精神和身体烦躁。[来源请求]
- 加巴喷丁 - 早期的初步证据表明,加巴喷丁能够减轻寻求戒烟的大麻依赖成年人的戒断症状和复吸率。然而,仍需要更大规模的确证性研究。[28]
- 对乙酰氨基酚 - 对乙酰氨基酚可能有助于戒断,因为其代谢物之一是大麻素 (CB1) 激动剂。[来源请求]
研究表明,戒断症状在突然停止摄入咖啡因后12至24小时开始,可持续长达9天。[29]
咖啡因依赖可能涉及以下戒断症状:
- 头痛 - 在一项研究中,发现平均每天停止摄入235mg咖啡因两天的一半参与者经历了头痛。[30]
- 躯体疲劳[31]
- 精力下降[31]
- 抑郁[31]
- 注意力难以集中[31]
- 困倦[31]
- 胃痛
- 肌肉疼痛[31]
- 关节疼痛
- 易怒[31]
- 恶心和呕吐[31]
- 焦虑[31]
- 渴求感[31]
治疗
- 逐渐递减剂量 - 可以通过在数天或数周内缓慢降低剂量来减轻戒断症状,这将使受体在完全停药前有所恢复。这将减轻症状的严重程度,但可能会延长其持续时间。饮料中咖啡因的含量通常写在营养成分表上或可在网上查到。为了便于递减,可以购买咖啡因片,然后使用切药器将剂量分成两半,最后分成四分之一。如果您无法控制自己服用过量,应将剩余物质交给值得信赖的朋友或家人,并仅由他们分发。
- 非处方止痛药 - 止痛药如萘普生、阿司匹林、对乙酰氨基酚或布洛芬可以减轻头痛等戒断症状,并减轻任何肌肉或关节疼痛。一些非处方药产品包含咖啡因和止痛药,可用于自行进行递减。
兴奋剂戒断症状包括:
治疗
- 逐渐递减剂量 - 可以通过在数天或数周内缓慢降低剂量来减轻戒断症状,这将使受体在完全停药前有所恢复。这将减轻症状的严重程度,但可能会延长其持续时间。不建议自行控制递减;剩余的物质应交给值得信赖的朋友或家人,并仅由他们分发。
- NAC - 在减少渴求方面,NAC已被证明可以缓解那些与强迫性补量和心理渴求作斗争的人。
- 负责任的使用
- 药物过量
- 毫克秤
- 给药剂量
- ↑ Lann, M. A., Molina, D. K. (June 2009). "A fatal case of benzodiazepine withdrawal". The American Journal of Forensic Medicine and Pathology. 30 (2): 177–179. doi:10.1097/PAF.0b013e3181875aa0. ISSN 1533-404X.
- ↑ Mirijello, A., D’Angelo, C., Ferrulli, A., Vassallo, G., Antonelli, M., Caputo, F., Leggio, L., Gasbarrini, A., Addolorato, G. (March 2015). "IDENTIFICATION AND MANAGEMENT OF ALCOHOL WITHDRAWAL SYNDROME". Drugs. 75 (4): 353–365. doi:10.1007/s40265-015-0358-1. ISSN 0012-6667.
- ↑ Sarrecchia, C., Sordillo, P., Conte, G., Rocchi, G. (December 1998). "[Barbiturate withdrawal syndrome: a case associated with the abuse of a headache medication]". Annali Italiani Di Medicina Interna: Organo Ufficiale Della Societa Italiana Di Medicina Interna. 13 (4): 237–239. ISSN 0393-9340.
- ↑ 4.0 4.1 Opiate and opioid withdrawal: MedlinePlus Medical Encyclopedia
- ↑ goosebumps
- ↑ 6.00 6.01 6.02 6.03 6.04 6.05 6.06 6.07 6.08 6.09 6.10 Simpson, S. A., Wilson, M. P., Nordstrom, K. (September 2016). "Psychiatric Emergencies for Clinicians: Emergency Department Management of Alcohol Withdrawal". The Journal of Emergency Medicine. 51 (3): 269–273. doi:10.1016/j.jemermed.2016.03.027. ISSN 0736-4679.
- ↑ Manasco, A., Chang, S., Larriviere, J., Hamm, L. L., Glass, M. (November 2012). "Alcohol withdrawal". Southern Medical Journal. 105 (11): 607–612. doi:10.1097/SMJ.0b013e31826efb2d. ISSN 1541-8243.
- ↑ Blom, J. D. (8 December 2009). A Dictionary of Hallucinations. Springer Science \& Business Media. ISBN 9781441912237.
- ↑ 9.0 9.1 9.2 Myrick, H., Anton, R. F. (1998). "Treatment of Alcohol Withdrawal". Alcohol Health and Research World. 22 (1): 38–43. ISSN 0090-838X.
- ↑ Stern, T. A., Gross, A. F., Stern, T. W., Nejad, S. H., Maldonado, J. R. (2010). "Current approaches to the recognition and treatment of alcohol withdrawal and delirium tremens: "old wine in new bottles" or "new wine in old bottles"". Primary Care Companion to the Journal of Clinical Psychiatry. 12 (3): PCC.10r00991. doi:10.4088/PCC.10r00991ecr. ISSN 1555-211X.
- ↑ Schuckit, M. A. (27 November 2014). "Recognition and management of withdrawal delirium (delirium tremens)". The New England Journal of Medicine. 371 (22): 2109–2113. doi:10.1056/NEJMra1407298. ISSN 1533-4406.
- ↑ Hammond, C. J., Niciu, M. J., Drew, S., Arias, A. J. (April 2015). "Anticonvulsants for the treatment of alcohol withdrawal syndrome and alcohol use disorders". CNS drugs. 29 (4): 293–311. doi:10.1007/s40263-015-0240-4. ISSN 1179-1934.
- ↑ Leung, J. G., Hall-Flavin, D., Nelson, S., Schmidt, K. A., Schak, K. M. (August 2015). "The role of gabapentin in the management of alcohol withdrawal and dependence". The Annals of Pharmacotherapy. 49 (8): 897–906. doi:10.1177/1060028015585849. ISSN 1542-6270.
- ↑ Minozzi, S., Amato, L., Vecchi, S., Davoli, M. (17 March 2010). Cochrane Drugs and Alcohol Group, ed. "Anticonvulsants for alcohol withdrawal". Cochrane Database of Systematic Reviews. doi:10.1002/14651858.CD005064.pub3. ISSN 1465-1858.
- ↑ Nicotine (Drugs.com) | https://www.drugs.com/monograph/nicotine.html
- ↑ McDonough, M. (August 2015). "Update on medicines for smoking cessation". Australian Prescriber. 38 (4): 106–111. doi:10.18773/austprescr.2015.038. ISSN 0312-8008.
- ↑ Cahill, K., Stevens, S., Perera, R., Lancaster, T. (31 May 2013). "Pharmacological interventions for smoking cessation: an overview and network meta-analysis". The Cochrane Database of Systematic Reviews (5): CD009329. doi:10.1002/14651858.CD009329.pub2. ISSN 1469-493X.
- ↑ Wu, P., Wilson, K., Dimoulas, P., Mills, E. J. (11 December 2006). "Effectiveness of smoking cessation therapies: a systematic review and meta-analysis". BMC public health. 6: 300. doi:10.1186/1471-2458-6-300. ISSN 1471-2458.
- ↑ Rosebush, P. I., Mazurek, M. F. (August 1996). "Catatonia after benzodiazepine withdrawal". Journal of Clinical Psychopharmacology. 16 (4): 315–319. doi:10.1097/00004714-199608000-00007. ISSN 0271-0749.
- ↑ Haque, W., Watson, D. J., Bryant, S. G. (January 1990). "Death following suspected alprazolam withdrawal seizures: a case report". Texas Medicine. 86 (1): 44–47. ISSN 0040-4470.
- ↑ Shukla, L., Kandasamy, A., Kesavan, M., Benegal, V. (November 2014). "Baclofen in the short-term maintenance treatment of benzodiazepine dependence". Journal of Neurosciences in Rural Practice. 5 (Suppl 1): S53–S54. doi:10.4103/0976-3147.145203. ISSN 0976-3147.
- ↑ Hantouche, E. G., Guelfi, J. D., Comet, D. (October 1998). "[alpha-beta L-aspartate magnesium in treatment of chronic benzodiazepine abuse: controlled and double-blind study versus placebo]". L’Encephale. 24 (5): 469–479. ISSN 0013-7006.
- ↑ GHB Withdrawal Syndrome | Texas Commission on Alcohol and Drug Abuse | https://www.erowid.org/chemicals/ghb/ghb_addiction2.pdf
- ↑ Danovitch, I., Gorelick, D. A. (June 2012). "State of the Art Treatments for Cannabis Dependence". The Psychiatric Clinics of North America. 35 (2): 309–326. doi:10.1016/j.psc.2012.03.003. ISSN 0193-953X.
- ↑ Gunasekaran, N., Long, L., Dawson, B., Hansen, G., Richardson, D., Li, K., Arnold, J., McGregor, I. (November 2009). "Reintoxication: the release of fat-stored Δ9-tetrahydrocannabinol (THC) into blood is enhanced by food deprivation or ACTH exposure". British Journal of Pharmacology. 158 (5): 1330–1337. doi:10.1111/j.1476-5381.2009.00399.x. ISSN 0007-1188.
- ↑ Nocito Echevarria, M. A., Andrade Reis, T., Ruffo Capatti, G., Siciliano Soares, V., Silveira, D. X. da, Fidalgo, T. M. (May 2017). "N-acetylcysteine for treating cocaine addiction – A systematic review". Psychiatry Research. 251: 197–203. doi:10.1016/j.psychres.2017.02.024. ISSN 0165-1781.
- ↑ Sherman, B. J., McRae-Clark, A. L. (May 2016). "Treatment of Cannabis Use Disorder: Current Science and Future Outlook". Pharmacotherapy: The Journal of Human Pharmacology and Drug Therapy. 36 (5): 511–535. doi:10.1002/phar.1747. ISSN 0277-0008.
- ↑ Mason, B. J., Crean, R., Goodell, V., Light, J. M., Quello, S., Shadan, F., Buffkins, K., Kyle, M., Adusumalli, M., Begovic, A., Rao, S. (June 2012). "A Proof-of-Concept Randomized Controlled Study of Gabapentin: Effects on Cannabis Use, Withdrawal and Executive Function Deficits in Cannabis-Dependent Adults". Neuropsychopharmacology. 37 (7): 1689–1698. doi:10.1038/npp.2012.14. ISSN 0893-133X.
- ↑ Juliano, L. M., Griffiths, R. R. (October 2004). "A critical review of caffeine withdrawal: empirical validation of symptoms and signs, incidence, severity, and associated features". Psychopharmacology. 176 (1): 1–29. doi:10.1007/s00213-004-2000-x. ISSN 0033-3158.
- ↑ Silverman, K., Evans, S. M., Strain, E. C., Griffiths, R. R. (15 October 1992). "Withdrawal syndrome after the double-blind cessation of caffeine consumption". The New England Journal of Medicine. 327 (16): 1109–1114. doi:10.1056/NEJM199210153271601. ISSN 0028-4793.
- ↑ 31.0 31.1 31.2 31.3 31.4 31.5 31.6 31.7 31.8 31.9 JJuliano, L. M., Griffiths, R. R. (October 2004). "A critical review of caffeine withdrawal: empirical validation of symptoms and signs, incidence, severity, and associated features". Psychopharmacology. 176 (1): 1–29. doi:10.1007/s00213-004-2000-x. ISSN 0033-3158.
- ↑ 32.0 32.1 32.2 32.3 32.4 32.5 32.6 Treatment for Stimulant Use Disorders - U.S. Department of Health and Human Services (Samhsa.gov) | https://store.samhsa.gov/shin/content/QGCT33/QGCT33.pdf